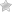Автор статьи:
Мноян Артур Хачатурович Об авторе
Хирург|Стаж 8 лет
Место работы: ГКБ №52, г. Москва
Болезни желчного пузыря редко лечатся консервативно. Холецистэктомия, в ходе которой орган удаляется, пока единственный метод стопроцентного избавления от желчных камней, полипов, опухолей. Обычно операцию планируют и проводят лапароскопическим методом. К тому же цены на лапароскопию сравнялись с операциями старым методом. При наличии показаний, а также в экстренных ситуациях, показана лапаротомия – оперативное вмешательство через большой разрез.
Зачем нужна холецистэктомия
Один из жизненно необходимых процессов для организма человека – пищеварение. Без питательных веществ, витаминов, микроэлементов невозможно здоровое существование. Переработка пищи состоит из множества химических реакций, от результата которых зависит общее состояние человека.
Важным звеном в пищеварительной цепочке является желчный пузырь. Он работает под контролем гормонов и ферментов в «тандеме» с печенью и кишечником. Накопление и обработка желчи – главная задача органа. За день здоровый ЖП пропускает через себя 2 л печеночного секрета, порционно выбрасывая его в желудок.

Желчь имеет сложный состав, на качество которого влияют различные факторы. Изменения в обменных процессах, длительный застой в полости ЖП, воспалительные процессы приводят к развитию болезней. На начальных стадиях большинство из них протекает бессимптомно, что становится причиной позднего обнаружения патологии, когда коррекцией питания уже ничего не изменить. В этом случае патологический процесс практически невозможно остановить.
Формирование конкрементов (при ЖКБ) – одна из самых частых и коварных патологий. Даже после успешных попыток очистить ЖП от камней, они гарантированно появятся снова.
Поэтому, для медицинских специалистов удаление желчного пузыря (холецистэктомия) на сегодня является единственным надежным способом избавиться от болезни и предупредить осложнения, которые опасны для жизни пациента.
Показания к проведению
Решение об удалении желчного пузыря хирург принимает при диагностировании следующих заболеваний:
| Название патологии | Описание | Осложнения нелеченных форм |
| Желчнокаменная болезнь (ЖКБ) | Характеризуется образованием камней в полости пузыря | Острый холецистит, миграция камней в желчные протоки с последующей их закупоркой, эмпиема желчного пузыря, пробитие камнем стенки, перитонит |
| Полипы желчного пузыря | Разрастание клеток слизистой, железистой ткани, как реакция на воспаление, заражение паразитами, нарушение обмена холестерина | Малигнизация (перерождение) полипа в злокачественное новообразование – рак ЖП |
| Холангит | Воспаление слизистой желчных протоков | Механическая желтуха, конкременты в желчевыводящих путях, абсцесс печени, билиарнозависимый панкреатит |
| Рак желчного пузыря | Новообразования онкологического генеза появляются при активном разрастании раковых клеток | Метастазы (вторичные опухоли), перекрытие протока, в запущенных случаях возможен летальный исход |
Перечисленные осложнения болезней желчного – это показания для экстренного проведения холецистэктомии. Орган удаляют, если он утратил свои функции.
Вялым и атоничным пузырь может стать при отложении в его стенках солей кальция, холестерина. При длительно нефункционирующем желчном пузыре появляются спайки и рубцы в окружающих тканей. Это затрудняет проведение операции, и увеличивает риск травматизации желчных протоков. Поэтому лечение проводят как можно быстрее.
Иногда потребность в операции возникает в детском возрасте. В редких случаях желчнокаменная болезнь или новообразования диагностируют у детей. Развитию ЖКБ чаще всего способствуют врожденные аномалии желчного пузыря (загиб, удвоение и другие), а опухоли имеют неясную этиологию.
Противопоказания
Несмотря на важность холецистэктомии, при особых состояниях оперативное вмешательство не проводят, а состояние поддерживают лекарствами и диетическим питанием. Противопоказаниями к хирургическому лечению являются:
- декомпенсированная сердечная недостаточность, инсульт;
- пониженная свертываемость крови, гемофилия;
- беременность;
- абсолютная деструкция органа;
- разлитой перитонит;
- гематомы или скопление лимфы в передней брюшной стенке;
- сильный воспалительный процесс на стыке ЖП и протока.

Обострение хронических болезней и острые инфекции являются поводом для переноса даты операции. Отложить холецистэктомию могут по следующим причинам:
- при выраженном воспалении в протоках или поджелудочной железе;
- высокая степень ожирения;
- множество спаек в брюшной полости;
- механическая желтуха.
Холецистэктомия назначается с осторожностью при циррозе, язве желудка и 12-перстной кишки. Если полость пузыря наполнена инфицированной желчью и гноем, его дренируют проведением хирургической манипуляции, которая правильно называется холецистостомия (холецистомия – ошибочное название).
Под контролем ультразвука во время холецистоскопии устанавливается холецистостома, через которую откачивают гнойный секрет и устраняют пузырную гипертензию. После очищения пузыря, рассматривают целесообразность его удаления (холецистэктомия). Но если развивается жизнеугрожающее состояние, все относительные противопоказания отходят на второй план. Решение об операции хирург принимает, если холецистэктомия является единственным способом спасения жизни больного.
Типы оперативного вмешательства
Холецистэктомия называется плановой, если проводится предоперационная подготовка. Срочная холецистэктомия по неотложным показаниям называется экстренной. По способу проведения различают полостную, эндоскопическую (лапароскопию), SILS-методику и удаление из мини-доступа.
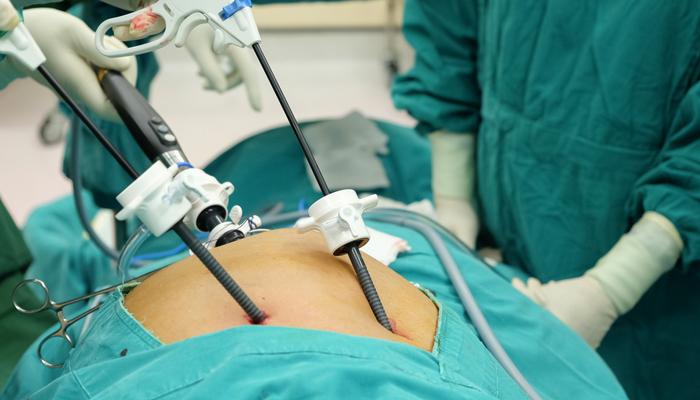
Лапароскопическая холецистэктомия
С появлением новых медицинских технологий у хирургов появилась возможность проводить малоинвазивные операции. Для лапароскопической холецистэктомии не нужен разрез на животе, необходимые манипуляции проводятся через 3 небольших прокола. Они необходимы для введения в брюшную полость лапароскопа и манипуляторов.
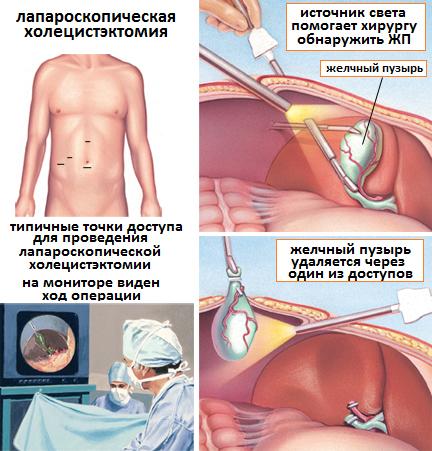
Лапароскопическая холецистэктомия весьма болезненна, поэтому проводится под общим наркозом, встречаются случаи применения эпидуральной анестезии. Эндоскопическое оборудование оснащено видеооборудованием, которое, благодаря совершенной оптике и цифровой матрице, в десятки раз увеличивают место операции и выводят его на экран монитора.
Чтобы улучшить видимость и отодвинуть друг от друга органы, в брюшную полость нагнетается теплый углекислый газ. Ловкими и отточенными движениями, наблюдая за происходящим на экране, хирург иссекает пораженный орган, проводит все завершающие внутриполостные манипуляции. По окончании операции троакары извлекают, на разрезы накладывают швы и антисептическую повязку.
После успешно проведенной лапароскопической холецистэктомии, больной быстро восстанавливается. После 2-3 дней в стационаре и 5-4 суток дома, человек возвращается к привычной жизни.
Лапаротомия
Открытая холецистэктомия – это традиционная хирургия. Для удаления пузыря требуется значительное рассечение передней брюшной стенки, чаще всего под правым ребром. Длина разреза 15-20 см. Для пациента это означает длительное восстановление, для хирурга – хороший доступ и возможность контролировать операцию. Тактильный контакт с тканями и обширный обзор позволяет выполнять сложные манипуляции.
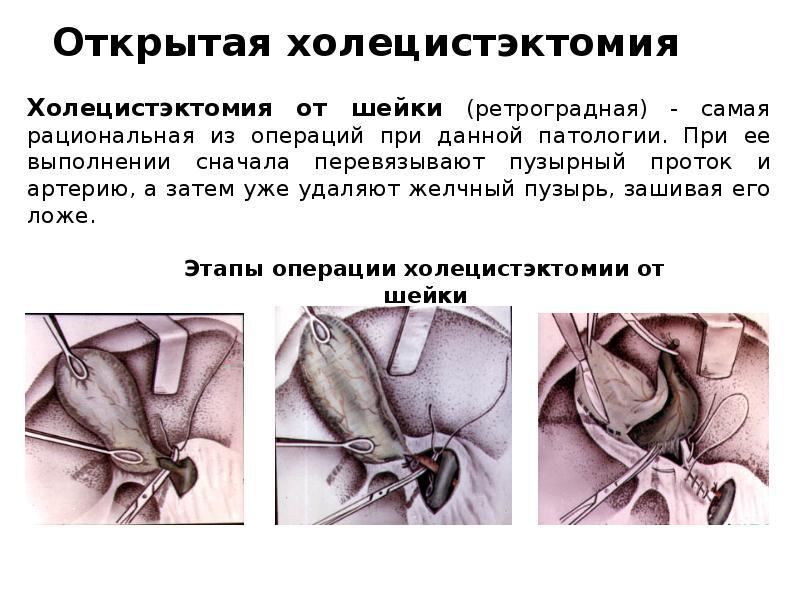
Полостная холецистэктомия проводится в исключительных случаях из-за длительной реабилитации, большего риска послеоперационных осложнений. Для некоторых больных имеет значение эстетическая проблема – после открытой холецистэктомии остается большой некрасивый шрам.
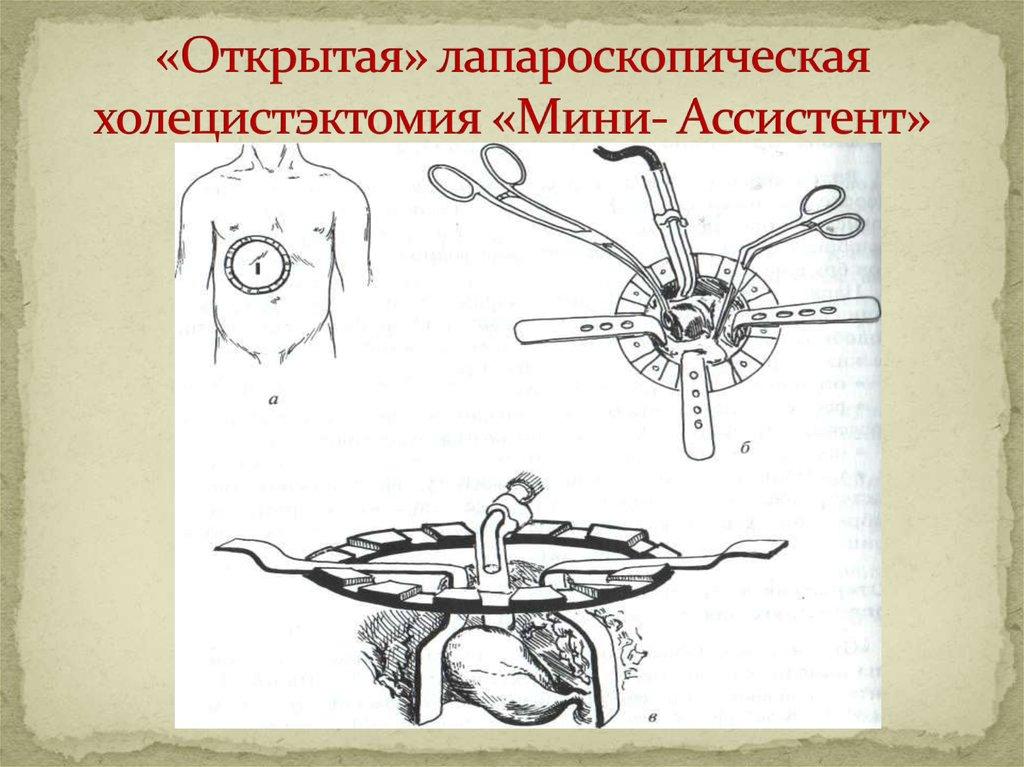
Мини-доступ
При использовании данного способа, холецистэктомия проводится через небольшое трепанационное окно – 3-4 см. В маленький разрез устанавливают систему ранорасширителей для улучшения обзора и обеспечения пространства для проведения внутриполостных процедур. Из мини-доступа хирурги имеют возможность работать на глубине 20 см. Для пациента маленький разрез означает сокращение периода реабилитации, минимальную травматичность при наличии противопоказаний к лапароскопии.
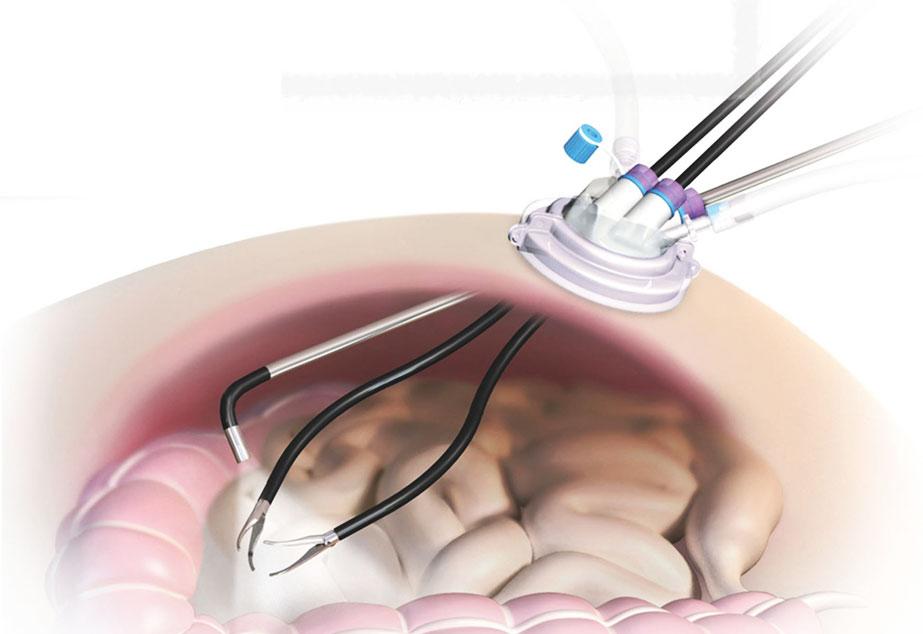
SILS-холецистэктомия
Новая разновидность лапароскопической холецистэктомии, для проведения которой достаточно одного двух сантиметрового прокола в области пупка. В него устанавливают латексный монопорт с 4 «входами» для видеокамеры, инструментов и подачи газа. Через единственный разрез пузырь полностью удаляется, а после извлечения оборудования, пупочное кольцо обязательно ушивается для предотвращения образования пупочной грыжи. Больные после таких операций восстанавливаются в течение нескольких дней и практически не испытывают послеоперационных болей.
Подготовка к холецистэктомии
Подготовительный период начинается за неделю до операции. Врач осматривает пациента и назначает контрольное обследование:
- анализ крови на группу крови, резус-фактор;
- биохимическое исследование;
- общий анализ мочи;
- определение свертываемости крови;
- ЭКГ, флюорографию;
- УЗИ брюшной полости;
- МРТ и КТ при необходимости.
Возможно, понадобится дуоденальное зондирование с последующим изучением состава желчного секрета. При подозрении на раковое новообразование, нужна консультация онколога.
Параллельно решается вопрос о виде обезболивания. Анестезиологу важно знать о наличии аллергии на лекарственные препараты. Для особо тревожных пациентов проводится психологическая подготовка.
За 7 дней до операции больного переводят на щадящую диету, исключающую продукты, усиливающие газообразование в кишечнике. Предоперационный рацион состоит из жидких каш, нежирных кисломолочных продуктов, сухого печенья. Пить разрешается только воду без газа, отвар шиповника, некрепкий чайный напиток без сахара. Накануне вечером необходимо очистить кишечник клизмой, но за 8 часов до операции употреблять жидкость и еду нельзя.
Как удаляют желчный пузырь
Независимо от способа проведения холецистэктомии, резекция больного органа проводится по схожей схеме. Желчный пузырь иссекают по направлению от шейки, предварительно зажав пузырный проток и кровеносные сосуды. Если доступа к нужной части желчного нет, удаление начинают с широкой части (дна).
Протоки исследуют на проходимость. Если обнаруживают твердые образования, их извлекают, тем самым восстанавливая просвет для свободного прохождения желчи. Хирург накладывает внутренние швы с использованием саморассасывающихся нитей. После операции желчь будет поступать по протокам напрямую в 12-перстную кишку. Холецистэктомия проводится в пределах 1,5-6 часов.
Цена операции
Стоимость хирургического лечения зависит от уровня клиники, вида анестезии и способа проведения операции.
| Тип хирургического лечения | Средняя цена по Москве |
| Открытая холецистэктомия | 65 000 руб. |
| ЛХЭ операция (лапароскопическая холецистэктомия) | 85 000 руб. |
| Мини-доступ | 61 000 руб. |
| SILS | 100 000 руб. |
В каждом персональном случае стоимость операции отличается даже в стенах одной клиники.
Послеоперационный период
Ранний послеоперационный период заключается в обеспечении щадящего питания и ограничения физических нагрузок. Основной акцент врачи делают на особенности приема пищи – есть нужно через каждые 3-4 часа в небольшом объеме (порция не должна превышать 1 стакана). Дробное питание поможет привыкнуть системе пищеварения слаженно функционировать без желчного пузыря.
В первые сутки после холецистэктомии в ослабленный организм жидкость и еда поступать не должна. На вторые сутки разрешается пить воду по 2-3 небольших глотка через каждые 20 минут. В последующем добавляют обезжиренный кефир, отвар шиповника, некрепкий чайный напиток. Начиная со 2 дня, в рацион включают вегетарианские первые блюда, жидкую овсянку на воде, сухое печенье, овощное суфле. По мере адаптации организма, меню расширяют в соответствии с лечебным столом № 5.

Восстановление после удаления желчного пузыря
Реабилитационный период после холецистэктомии продолжается до 2 лет. В течение этого времени пищеварение перестраивается, органы и железы приспосабливаются «обходиться» без желчного пузыря. Если человек не будет нарушать диету, соблюдать врачебные рекомендации, вести умеренно активный образ жизни, то испытывать дискомфорта и болей в позднем послеоперационном периоде он не будет.
Возможные последствия
По наблюдениям специалистов, около 40 % прооперированных жалуются на тяжесть в правом подреберье, признаки диспепсического расстройства (изжогу, тошноту, изжогу). Это симптомы самого распространенного операционного осложнения – постхолецистэктомического синдрома.
Человек может замечать регулярное появление горечи во рту, если часть желчи попадает в полость желудка. Нарушая врачебные рекомендации, прооперированный рискует спровоцировать воспаление. Опасная реакция может распространиться по всему пищеварительному тракту, сопровождаясь интоксикацией организма.
Если не носить послеоперационный бандаж, может появиться вентральная грыжа. Подозрение на развитие осложнений возникает, если повышается температура тела, появляются сильные боли в животе, может пожелтеть кожа. Подобная симптоматика указывает на необходимость срочного обращения к врачу.
Выводы
Сама по себе успешно проведенная холецистэктомия не гарантирует полного выздоровления. Залогом хорошего самочувствия и положительного прогноза станет осознание необходимости пожизненного соблюдения диеты и дробного режима питания. Облегчая работу своей пищеварительной системы, человек получает прекрасную возможность жить полноценной жизнью без желчного пузыря.