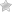Автор статьи:
Мноян Артур Хачатурович Об авторе
Хирург|Стаж 8 лет
Место работы: ГКБ №52, г. Москва
Сегодня у пациента есть уникальная возможность самому выбрать, где лечить расхождение прямых мышц живота. Проведение операции доступно во многих клиниках, но чаще выбирают не медицинский центр, а хирурга для лечения диастаза по рейтингу и отзывам. Эндоскопическое ушивание апоневроза – сложная манипуляция, требующая особых профессиональных навыков от специалиста, а успех операции на 99 % зависит от опыта и квалификации врача.
О диастазе
Расхождение прямых брюшных мышц возникает после деформации белой линии. Это сухожильная пластина (апоневроз), которая проходит посреди брюшной стенки. Основное назначение вертикального апоневроза – удержание продольных мышц живота в нужном положении.
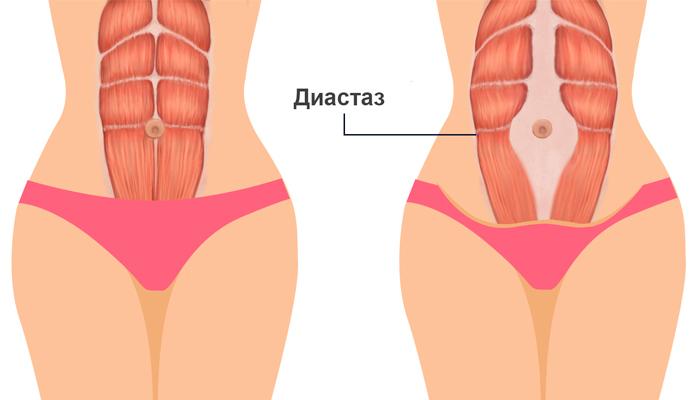
Белая линия живота состоит из волокнистой соединительной ткани, обладающей хорошей эластичностью и прочностью. В ее составе много коллагена, который придает апоневрозу светлый оттенок. Белая линия проходит по срединной вертикальной линии от мечевидного отростка до лобка. В норме ее ширина в самом верху не превышает 1,5 см, немного выше пупка 2,2 см, а ниже – 1,6 см.
Но при сильном растяжении передней брюшной стенки увеличивается и ширина апоневроза. При хорошем состоянии сухожильной ткани с достаточным содержанием коллагена, белая линия возвращается в норму. Чрезмерное растяжение, превышающее силу прочности апоневроза, приводит к деформации структуры, увеличению расстояния между волокнами.
В результате, растянувшаяся сухожильная «вставка» перестает удерживать продольные мышцы в правильном положении. Они расходятся, и возникает диастаз.
Причины расхождения брюшного пресса
Дефект белой линии живота появляется при слабости соединительной ткани или при сильном растяжении передней брюшной стенки в течение длительного времени. Чаще всего пациентками лапароскопических хирургов становятся женщины с диастазом. Благодаря особенностям физиологии и анатомии, у них отмечается наибольшая предрасположенность к заболеванию.
Диастаз у женщин провоцирует:
- беременность – увеличение размеров живота на последних месяцах приводит к растяжению кожного покрова, мышечных волокон и сухожильной ткани апоневроза;
- в период вынашивания ребенка у женщины вырабатывается гормон релаксин, который делает соединительную ткань более податливой;
- во время родов потуги сопровождаются повышением внутрибрюшного давления, которое приводит к дополнительной деформации;
- у женщин в период менопаузы происходит перестройка гормонального фона, что также может ослабить сухожилие.

Возрастные изменения, как и отсутствие тренированности мышц брюшного пресса, приводят к образованию диастаза у мужчин и у женщин. Иногда причиной становятся врожденные аномалии развития или наследственная слабость соединительной ткани.
К другим факторам риска относят:
- тяжелую физическую работу, связанную с поднятием тяжестей или напряжением пресса;
- выполнение силовых упражнений со штангой, гирями, особенно при неправильной технике выполнения;
- ожирение – большое скопление жировой ткани на животе;
- резкое похудение;
- хронические запоры, часто сопровождают заболевания желудочно-кишечного тракта;
- постоянный кашель при патологиях дыхательной системы.
В подростковом возрасте диастаз может появиться у спортсменов из-за тренерских ошибок, при неправильной спортивной нагрузке.
Характерные признаки болезни
Несмотря на то, что диастаз не сложно определить у себя самостоятельно, многие больные долгое время не догадываются о проблеме. Незначительное расхождение не ухудшает общее состояние. Единственным проявлением является выпирающий живот при общей худобе и увеличение его размеров сразу после приема пищи или жидкости (даже в небольшом объеме).
У людей худощавого телосложения поставить диагноз «диастаз» можно даже без дополнительных исследований. Широкий желобок между «кубиками» пресса просматривается невооруженным взглядом. Если человек с внушительной подкожно-жировой прослойкой на животе, углубление увидеть не получится, определить диастаз сможет только хирург.
По мере увеличения дефекта, могут появляться следующие симптомы:
- болезненность в области желудка, в поясничной области;
- возникает во время физической нагрузки, при ходьбе;
- дискомфорт после приема пищи;
- нарушение работы кишечника (запор);
- приступы тошноты.
При диастазе более 5 см у больного может со временем сформироваться грыжа пупка или белой линии живота. Затяжное течение с отсутствием лечения грозит развитием осложнений: от острой кишечной непроходимости до сколиоза.
Как определить у себя диастаз
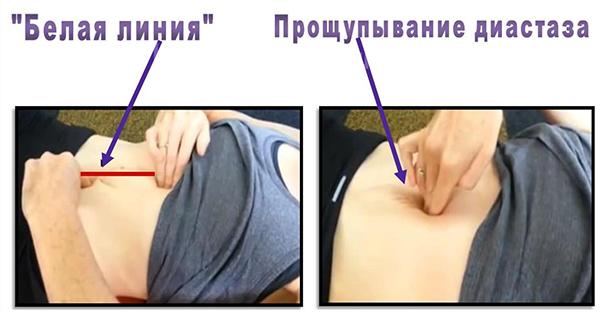
Тест на наличие расхождения мышц брюшного пресса можно провести в домашних условиях. Самодиагностику проводят на горизонтальной поверхности:
- Лечь на спину, ноги согнуть колени, ступни поставить ближе к ягодицам.
- Одну руку положить на живот, а другую согнуть и подложить под голову.
- Приподнять голову и напрячь пресс.
- В этот момент рукой можно прощупать внутренние валики разошедшихся мышц и определить ширину диастаза.
Если результат положительный, необходимо записаться к врачу, а уже до консультации носить бандаж на переднюю брюшную стенку. Это эластичный ортопедический пояс, который будет удерживать мышцы в правильном положении.
Консультация хирурга при диастазе
Врачебная диагностика состоит из нескольких этапов:
- беседа для сбора анамнеза и истории болезни;
- визуальное и физикальное обследование – осмотр, пальпация, проведение тестов;
- аппаратные методы диагностики.
Первичный прием у врача очень важен, именно поэтому многие пациенты выбирают лапароскопического хирурга для лечения патологии по рейтингу перед консультацией. Идеально, если диагностикой изначально будет заниматься врач, который будет делать операцию.
Постановка диагноза в большинстве случаев не вызывает затруднений. Доктор выслушивает жалобы пациента, уточняет количество и характер родов (у женщины), вид трудовой занятости, образ жизни, информацию о перенесенных и хронических заболеваниях.
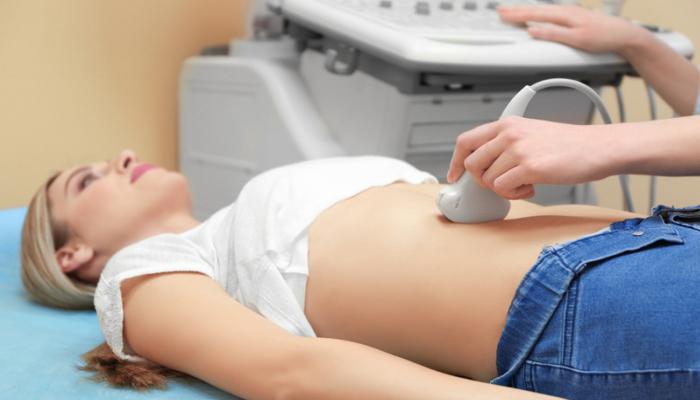
Далее врач проводит осмотр в положении стоя и лежа. Наличие и степень расхождения мышц врач определяет, осматривая и прощупывая живот. Чтобы исключить или подтвердить наличие грыжи пупка и белой линии живота, смещение внутренних органов, назначают:
- УЗИ передней стенки живота, органов брюшной полости, малого таза;
- магнитно-резонансную томографию для пациентов с выраженным ожирением;
- герниографию, если подтвердилась грыжа.
После полного обследования врач определяет актуальность хирургического лечения. Если операция нужна, рассказывает о методах ушивания диастаза, предоперационную подготовку, восстановление и ограничения после оперативного вмешательства.
Если вопрос об операции решен, специалист выписывает направления на лабораторное исследование крови и мочи. После получения результатов анализов, потребуется консультация анестезиолога, который определит вид наркоза и даст рекомендации по подготовке к анестезии.
Методы лечения диастаза
Расхождение брюшных мышц – анатомический дефект, и считать, что его можно вылечить упражнениями и массажем – большое заблуждение. Сухожилие натренировать невозможно, растянувшийся апоневроз можно только ушить.
Консервативные методы применяются в детском возрасте до 5 лет, а также для взрослых с противопоказаниями к операции. Некоторые лечебные приемы нужны для профилактики увеличения растяжения и укрепления поперечных мышц живота.
Виды операции
Целью хирургического лечения является устранение расхождения прямых брюшных мышц. Для этого, независимо от метода хирургического вмешательства, хирург сшивает края мышц по всей длине диастаза и иссекает «лишнюю» ткань апоневроза. «Слабый» участок брюшной стенки укрепляют хирургической сеткой, которая со временем обрастает соединительной тканью и защищает уязвимый участок от внешнего и внутреннего воздействия.
Методы ушивания диастаза:
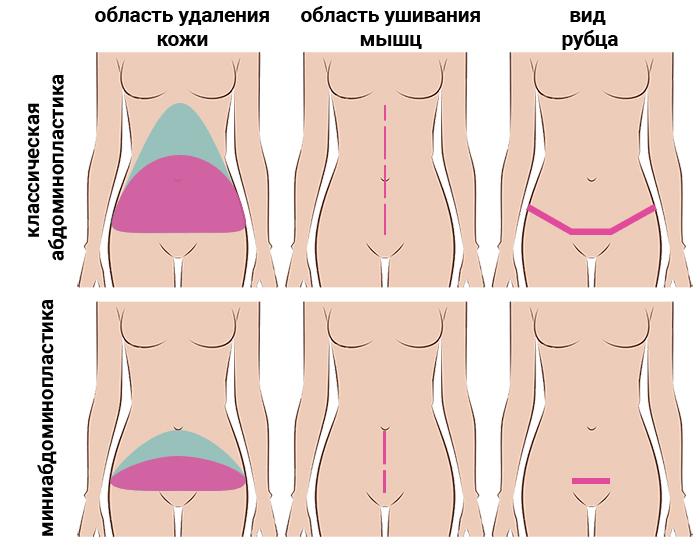
| Вид вмешательства | Краткое описание |
| Классическая абдоминопластика | Манипуляцию проводят через большой горизонтальный разрез внизу живота. Такую методику используют, если требуется не только устранение диастаза, но и подтяжка кожи, удаление внушительной жировой прослойки. |
| Миниабдоминопластика | Полостное (открытое) вмешательство, но через небольшой разрез над лобком. В ходе операции ушивают деформированную сухожильную пластину и убирают незначительные изъяны фигуры в нижней части живота. При сильном растяжении кожи, такой метод будет недостаточно эффективен. |
| Лапароскопическая операция | Эндоскопическая технология – самая малотравматичная манипуляция, но подходит только для ушивания диастаза при хорошем состоянии кожи и отсутствии выраженных дефектов контура живота. |
Если нет противопоказаний, для лечения диастаза врачи отдают предпочтение лапароскопии. Малоинвазивный способ гарантирует идеальный эстетический эффект и быстрое восстановление.
Особенности эндоскопической операции
Пластика диастаза лапароскопическим методом проводится под общим наркозом, поэтому пациенту до хирургического вмешательства нельзя ничего есть и пить. За 10 дней до процедуры необходимо:
- отказаться от приема лекарственных средств, снижающих свертываемость крови;
- перейти на легкую диету с исключением продуктов, провоцирующих газообразование;
- при необходимости врач назначает препараты для укрепления сосудов;
- за 3 дня ограничить физические нагрузки, больше отдыхать;
- накануне операции пациент принимает гигиенический душ, удаляет волосы с живота.
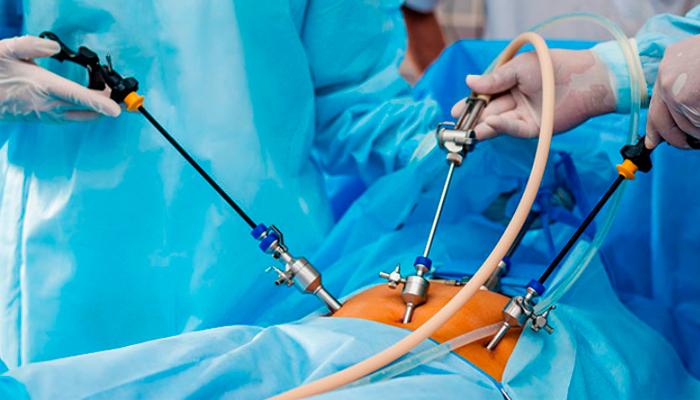
В большинстве случаев операцию назначают на утреннее время. После введения наркоза врач делает проколы 0,5-1,0 см на животе. Они необходимы для введения в брюшную полость лапароскопа и хирургических инструментов, большие разрезы для доступа к белой линии не требуются. Благодаря эндоскопическому оборудованию, все необходимые манипуляции выполняются внутри брюшной полости без значительного повреждения ее целостности.
Лапароскоп оснащен маленькой видеокамерой и системой освещения для передачи изображения внутренней поверхности полости живота на мониторе. Благодаря высоким технологиям, доктор видит на экране четкую увеличенную картинку, при помощи которой он контролирует свои действия.
Апоневроз убирают по всей длине дефекта. Для укрепления ослабленного участка подшивают сетчатый эндопротез. Он безопасен для человека, изготовлен из биосовместимого материала, со временем обрастает собственными соединительными тканями, надежно укрепляя белую линию живота.
У женщин после родов часто расхождение мышц брюшного пресса сочетается с пупочной грыжей. Таким пациенткам проводят пластику диастаза и грыжевого образования в ходе одной лапароскопической манипуляции.
После проведения всех необходимых манипуляций троакары с лапароскопом и хирургическими инструментами вынимают, а на места проколов накладывают швы. В зависимости от сложности клинического случая, операция длится от 40 минут до 1,5 часа.
Показания и противопоказания к лапароскопии
Результат после эндоскопической операции предсказуем – стройный животик и хорошее самочувствие. Но малоинвазивное вмешательство проводят:
- при хорошем состоянии кожи: тургора и эластичности;
- при отсутствии кожных складок после резкого похудения при ожирении или после родов;
- если нет выраженной жировой прослойки на животе;
- мышцы находятся в хорошем состоянии.
От операции эндоскопическим методом отказываются при наличии обвисшей и дряблой коже. По сути, само растяжение кожного покрова не является противопоказанием, но эффекта подтянутого животика добиться не получится. При выраженных недостатках пластический хирург советует сделать классическую или миниабдоминопластику.

Противопоказания к проведению лапароскопии:
- сердечная недостаточность в стадии декомпенсации;
- тяжелые заболевания печени и почек, значительно ухудшающие их функциональность;
- эндокринные патологии: сахарный диабет, дисфункция щитовидной железы;
- злокачественные опухоли.
Операцию не делают сразу после родов, в период грудного вскармливания. Врачи советуют подождать 12 месяцев. У многих женщин в течение 1 года диастаз прямых мышц проходит самостоятельно, без специального лечения.
Преимущества лапароскопического лечения
Для пациента эндоскопическая операция имеет множество плюсов:
- минимальная травматичность передней брюшной стенки;
- минимальная кровопотеря – 30-40 мл;
- короткий срок пребывания в клинике после операции – 1-2 дня;
- быстрое восстановление – 7-10 суток;
- отсутствие послеоперационных болей, пациент может испытывать легкий дискомфорт;
- по сравнению с открытой операцией после лапароскопии быстрее налаживается работа кишечника;
- отсутствие осложнений;
- гарантированный косметический эффект: нет большого некрасивого рубца, на животе остаются маленькие точки, которые со временем практически незаметны.
Для хирурга эндоскопическое оборудование обеспечивает высокий угол обзора. Лапароскоп дает увеличение в 40 раз – операция проводится практически под микроскопом. Несмотря на массу достоинств, исход хирургического лечения диастаза зависит от опыта и мастерства хирурга.
Это сложная с технической точки зрения манипуляция, для успешного выполнения которой врач-хирург должен обладать специальными навыками:
- зрительной способностью воспринимать действительность в трех измерениях, правильно оценивать расстояние до объекта;
- умением работать хирургическими инструментами «без рук»;
- обладание неинтуитивными двигательными навыками (режущие предметы движутся в противоположном направлении);
- умение рассчитывать силу нажима.
Именно поэтому при выборе места лечения многие пациенты ориентируются на репутацию специалиста, который будет проводить манипуляцию.
Рейтинг лапароскопических хирургов Москвы
Больные с диастазом при выборе врача руководствуются отзывами пациентов, уже прошедших хирургическое лечение, мнением знакомых, информацией об образовании, уровне квалификации и практическом опыте специалиста в данном направлении.
Проанализировав независимые площадки, мы составили собственный список лучших лапароскопических хирургов Москвы, специализирующихся на лечении диастаза:
| ФИО врача | Опыт работы | Место работы | Достижения |
| Харчук Алексей Викторович | 13 лет | Юсуповская больница, заведующий хирургическим отделением | Кандидат медицинских наук, автор и соавтор многочисленных научных работ и патентов |
| Мударисов Ринат Рифкатович | 25 лет | ГКБ № 52, заместитель главного врача по хирургической помощи | Хирург высшей категории, кандидат медицинских наук, доцент кафедры госпитальной хирургии № 1 РНИМУ им. Н.И. Пирогова, состоит в сообществах хирургов, стажировался в США, Германии, Англии, Италии |
| Мноян Артур Хачатурович | 9 лет | ГКБ № 52 | Большой опыт успешно проведенных лапароскопических операций – более 2000, автор более 10 научных публикаций, состоит в Российском обществе хирургов и в Европейском сообществе герниологов. |

Каждый из хирургов успешно провел уже тысячи лапароскопических операций, применяет самые современные разработки в области малоинвазивной хирургии:
- SILS – лапароскопическая методика для выполнения операции через 1 прокол;
- NOTES – устранение хирургических дефектов через естественные отверстия.
Учитывая прямую зависимость успеха лечения от профессионализма врача, к его выбору необходимо подойти с большой серьезностью.
Восстановление после операции
Помимо выполнения операции, врач продолжает наблюдать пациента в реабилитационный период. Обычно послеоперационное сопровождение длится не менее 6 месяцев. Сразу после операции пациента наблюдают в стационаре. По возвращению домой необходимо соблюдать врачебные рекомендации:
- не поднимать тяжести;
- избегать физических нагрузок, занятий спорта в ранний период;
- носить послеоперационный бандаж или компрессионное белье (вид ортопедического изделия рекомендует врач);
- в первое время беречь живот от воздействия солнечных лучей;
- отказаться от горячей ванны, сауны, бани в первый год после операции.
Особое внимание после ушивания диастаза уделяется диете. Она должна соответствовать принципам правильного питания, чтобы наладить работу кишечника и исключить появление запоров.

Диетические рекомендации:
- есть часто до 6 раз в день, но в небольшом объеме, не переедать;
- разовая порция не должна превышать 200 мл;
- пить не менее 1,5 л чистой воды без газа, несладкого зеленого чая, разрешен отвар шиповника или ромашковый чай;
- пищу рекомендуют готовить на пару, отваривать или запекать продукты;
- исключить жирное, соленое, жареное, копчености, колбасные деликатесы;
- под запретом алкоголь, сладкая газировка;
- рекомендуется ограничить соль до 10 г в сутки, свежую выпечку, кондитерские изделия, жирное мясо и рыбу, животные жиры, овощи и фрукты, усиливающие образование газов в кишечнике;
- не следует увлекаться фаст-фудом, полуфабрикатами.
Несмотря на малую инвазивность, после операции нужно носить компрессионное белье или послеоперационный бандаж. Идеально использовать оба варианта ортопедического изделия.
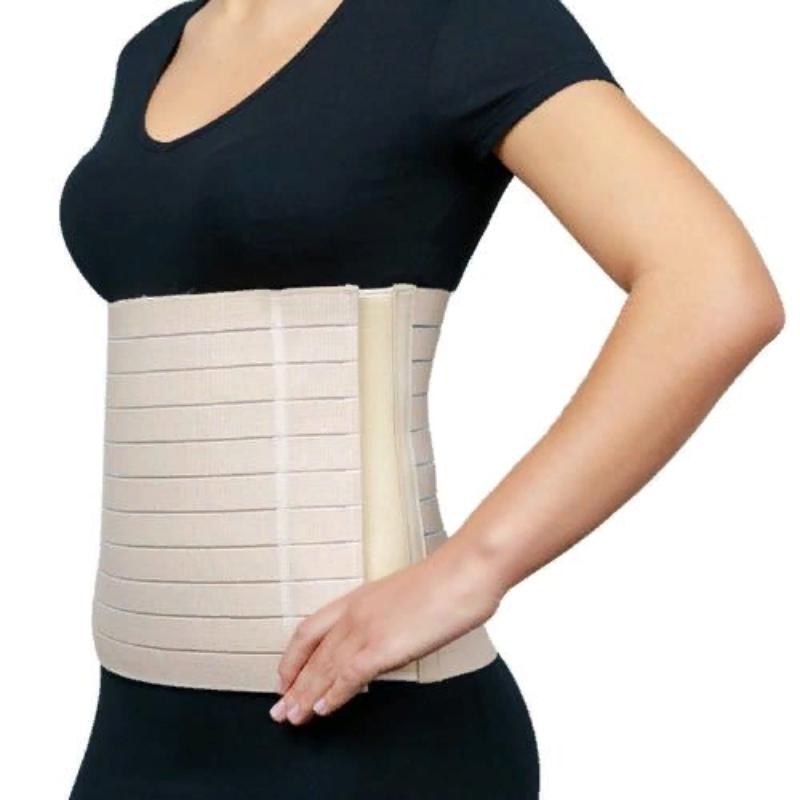
Бандаж удобно использовать в повседневной жизни, он пригодится еще длительное время после операции. Им пользуются, когда качают пресс, выполняют домашнюю работу, носят ребенка.
Компрессионное белье предупреждает скопление жидкости в послеоперационной полости, хорошо «держит» живот и незаметно под легкой одеждой. Длительность ношения ортопедического изделия определяет лечащий доктор.
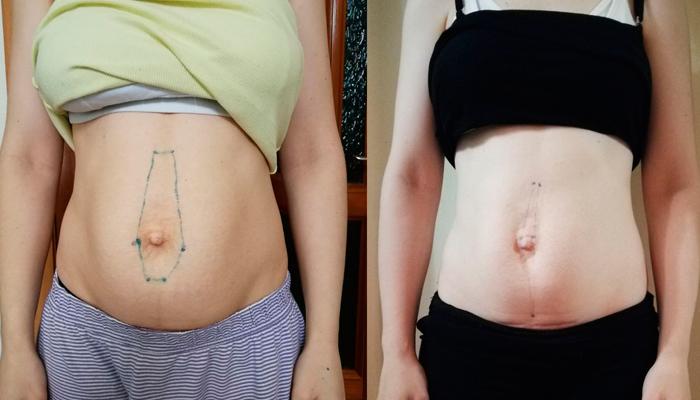
Результат операции
Оценить окончательное преображение можно спустя 3-4 месяца, когда сойдет отечность и заживут швы. Первые результаты видны уже после операции, но со временем контуры живота еще изменятся, а линия талии станет более стройной и выраженной.
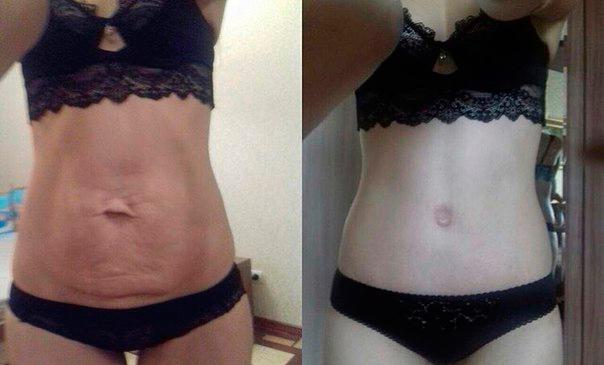
Помимо эстетического эффекта, у человека без диастаза улучшается самочувствие, перестают беспокоить боли после физических нагрузок и дискомфорт после приема пищи, улучшается пищеварение. Чтобы сохранить полученный результат на долгие годы, важно следить за весом, избегать чрезмерных физических нагрузок, ухаживать за кожей живота и укреплять мышцы брюшного пресса.
Эндоскопическая операция – современный малотравматичный метод устранения расхождения брюшных мышц. Но исход хирургического лечения зависит от врача, поэтому при выборе клиники, советуем обратить внимание на рейтинг лапароскопических хирургов, чтобы вернуть плоский животик без неприятных последствий.